病例分享:EUS联合LAMS/FCSMES引导下的内镜下坏死切除术治疗复杂性胰腺包裹性坏死

胰腺包裹性坏死(WOPN)是胰腺炎后胰腺组织坏死,周围形成包裹使坏死局限在局部,其囊腔内有大量固体坏死物及部分液体。由于包裹性囊肿固体成分较多,引流需慎重,易堵塞支架。包裹性坏死,如果无感染则尽量不引流;包裹性坏死如果感染,则必须进行处理,否则可能出现感染性休克,甚至危及生命。
超声内镜(EUS)引导下经胃或十二指肠放置腔内贴壁金属支架(LAMS)已被证明对WOPN引流有效。当需要清除坏死胰腺中的固体碎片时,可采用Step-Up治疗策略:即先引流,必要时加用内镜下坏死切除术(DEN)。
不过,延伸到左侧结肠旁沟的 WOPN 难以通过内镜有效地引流,特别是结肠旁延伸超出了经胃内窥镜的范围。因此,需采取其他措施,例如经皮导管引流 (PCD)、视频辅助腹膜后引流 (VARD) 或手术。然而,上述手段均存在一定不足。例如:PCD 通常不足以引流。
近日,发表于《Journal of Digestive Endoscopy》的文章分享了一种治疗此类疾病的新方法:EUS 联合LAMS/SMES引导下的内镜下坏死切除术(e-DEN + p-DEN)用于治疗伴结肠旁延伸的WOPN。

治疗过程
患者男,18岁,因急性坏死性胰腺炎和WOPN就诊,主要症状为腹痛、发热和发育不良,病程6周。实验室检查显示总白细胞计数(TLC)为21,000/mm2。
腹部增强CT(CECT)显示:胰周囊性积液(大小95 × 85 × 270mm),伴明显的结肠旁沟延伸(图1A)。EUS显示囊内多腔分布,边界不清,固体碎片向尾侧延伸至左侧结肠旁沟(图1B)。
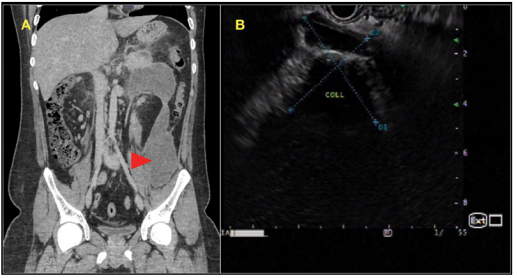
图1 (A)CECT显示:红色箭头示囊腔和结肠旁沟积液。(B)EUS显示多囊腔内边界不清的坏死物和固体碎片。
Step 1:EUS引导下LAMS引流+DEN
在USG(超声成像)引导下放置24Fr PCD导管进行结肠旁沟扩张,在EUS引导下采用LAMS(完全覆膜自膨式金属支架)进行引流。患者持续发热,使用双氧水、碘伏和生理盐水的混合物进行两次DEN (e-DEN)治疗。间隔3周的CECT显示仍有残留的囊腔和结肠旁沟积液伴固体碎片。
Step 2:扩张PCD径路,再引流+残存固体碎片取出
经MDT会诊后认为,结肠旁沟积液是导致症状持续存在的原因,需要有效引流,遂行p-DEN。
使用Hegar扩张器(图2)和食管全覆膜自膨式金属支架(FCSEMS)将PCD径路扩张至12mm,将导丝置入腔内,形成一个接入端口。通过支架将胃镜引入腔内进行DEN (p-DEN)(图3A–C)。
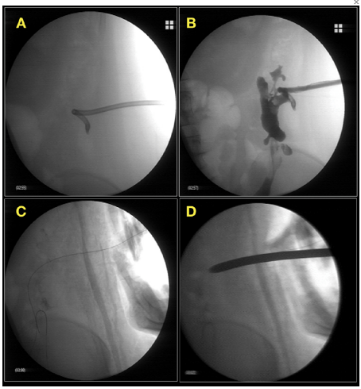
图2 (A)PCD引流结肠旁沟积液。(B)经PCD进行结肠旁沟检查。(C)导丝经PCD进入结肠旁沟。(D)使用12 mm Hegar扩张器进行经皮导管扩张。
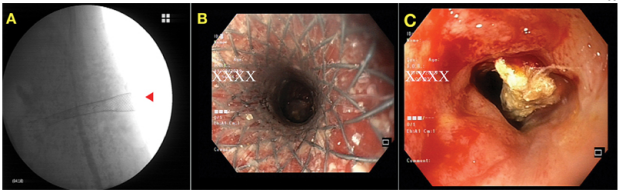
图3 (A)透视图像显示的FCSEMS(红色箭头)。(二)经皮食管FCSEMS的内镜视图。(C)在结肠旁沟发现固体碎片。
e-DEN则通过经胃途径进行。两个采集点均放置了引流管,用于对囊腔进行生理盐水冲洗。共进行了五次DEN(3次e-DEN,2次p-DEN)。
LAMS放置3周后更换为多个双猪尾塑料支架(7fr×3cm)(图4)。5天后,囊腔塌陷,将FCSEMS更换为16 Fr PCD导管,4周后再取出PCD导管。
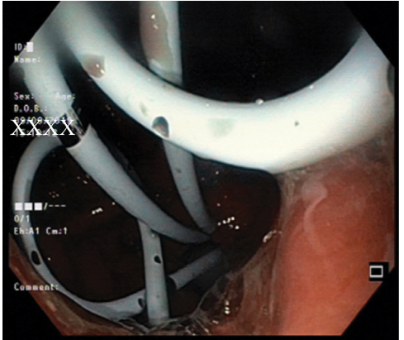
图4 取出LAMS后,通过胃空肠吻合术放置多个7 Fr双猪尾塑料支架的内镜视图
在整个治疗过程中,患者持续静脉注射抗生素。最初使用鼻空肠管维持营养,随后通过经口饮食维持营养,并根据病情需要提供适当的支持性护理。患者住院总时间为39天。随访8周,患者状态良好,饮食良好,体重增加。
病例启示:
首先,在该病例中,由于无法通过PCD引流结肠旁沟的积液,患者的脓毒症一直持续。因此,对于放置金属支架后难以实现有效引流的患者,可以再次通过DEN手段进行坏死组织清除。
另外,EUS联合LAMS+FCSEMS引导的DEN (e-DEN + p-DEN)这种治疗方法的优势在于食管FCSEMS可作为入口,以便对结肠旁沟积液进行有效的DEN。通过使用柔性内窥镜,可有效进入病变的所有延伸部和弯曲部。一旦囊腔塌陷,也可以很容易地取出FCSEMS。
总之,本病例治疗过程表明,EUS联合LAMS+FCSEMS引导的DEN (e-DEN + p-DEN)对感染合并延伸至结肠旁沟的复杂性WOPN安全有效。
具体操作过程,详见操作视频。
参考资料:
Gandhi A, Borkar M, Bapaye H, et al. Combined EUS LAMS and Percutaneous Fully Covered SEMS-Guided Direct Endoscopic Necrosectomy (e-DEN+ p-DEN) for Walled-Off Pancreatic Necrosis with Paracolic Extension[J]. Journal of Digestive Endoscopy, 2021, 12(04): 242-244.